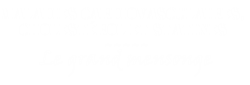Pourquoi les IPP ?
Les inhibiteurs de la pompe à protons sont utilisés couramment en cas de maladie ulcéreuse ou de reflux gastro-œsophagien. Pour le cas qui nous intéresse, ils sont aussi utilisés après une pose de stents et pendant la double thérapie AAP par aspirine et antiagrégant plaquettaire, cette dernière engendrant un risque non négligeable de saignement gastro-intestinal.
Il semblerait aussi que les IPP soient trop largement prescrits puisque selon certaines études, les excès de prescription de ceux-ci sont estimés entre 25 % et 86 %[1]. Lorsque l’on voit les effets secondaire indésirable des médicaments et plus particulièrement ceux des IPP (vois plus bas !), il y a vraiment de quoi être inquiet quant à l’indépendance vis-à-vis des labos pharmaceutiques de certains médecins généralistes et spécialistes. On peut penser que leurs bonnes relations avec les labos (et les profits de ceux-ci !) sont prioritaires avant le bien-être et la santé de leurs patients…
Quels sont les principaux IPP ? :
Les IPP commercialisés en France sont les suivants[2] :
- Oméprazole (Mopral©, Losec©, Logastric©, Mopralpro©) : premier inhibiteur de la pompe à protons sortie en 1989 et l’un des plus prescrits
- Pantoprazole (Pantoloc©, Inipomp©, Eupantol©, Panthomed©) : AMM en 1995, disponible en générique depuis 2009
- Lansoprazole (Lanzor©) : AMM autorisée à partir du 5 août 2000
- Rabéprazole (Pariet©) : autorisée depuis le 25 novembre 1998
- Ésoméprazole (Inexium©, Nexium©, Nexiam©) : disponible depuis 2000
Pour information, les coûts de traitement journalier(2009) des différentes molécules[3] :
Comme on peut le remarquer, les tarifs varient du simple au triple. La variation de ces tarif étant, hélas, complètement indépendante de la variation d’efficacité des différentes molécules comme on va le découvrir ci-dessous…
Efficacité comparée des différents IPP :
Que dit la HAS :
Extrait du document « 4 points clé sur les IPP »[4] :
La réévaluation de la HAS n’a pas démontré de différence d’efficacité cliniquement pertinente entre les IPP.
Rien ne permettant de recommander un IPP plutôt qu’un autre dans une indication donnée et les coûts de traitement étant différents, la prescription doit toujours observer la plus stricte économie compatible avec la qualité des soins.
C’est bien ce que je disais, le Rabéprazole, bien que vendu 3 fois plus cher que le Lansoprazole, n’est même pas plus efficace.
Bien évidemment, la plupart des cardiologues, bien à l’écoute des conseils des labos pharmaceutiques, ne vont pas pourvoir s’empêcher de prescrire les IPP les plus récents et les plus chers, bien que ceux-ci ne soient pas plus efficaces…
Une fois de plus, je soupçonne certains prescripteurs de sacrément se sucrer sur le dos de la sécu…
Que disent les essais cliniques :
Si je me réfère toujours à cette même HAS, celle-ci à conduit une évaluation des divers IPP à travers l’analyse de nombreux essais clinique et pour diverses pathologies. Globalement, aucun IPP ne démontre une efficacité supérieure à un autre[5]. La HAS, à l’instar de l’ANSM, faisant preuve de beaucoup de circonspection et de prudence dans ses analyses concernant l’inefficacité d’un médicament, nous pouvons donc les croire sur paroles…
Efficacité des IPP :
Traitement à l’aspirine à faible dose (AFP) :
Attention : En cas de traitement à l’aspirine seule à faible dose (< 300 mg/jour), l’utilisation IPP n’est pas recommandé en l’absence de facteurs de risques. Ce n’est pas moi qui le dit, mais l’ANSM (AFFSAPS à l’époque…) dans un document daté de novembre 2007[6] et confirmé dans un autre de 2012[7]. Je cite : «Il n’y a pas actuellement d’argument suffisant pour recommander l’association systématique d’un gastroprotecteur lors de l’utilisation d’aspirine à faible dose (AFD).
».
Par contre, chez les patients ayant déjà eu des saignements gastriques, la prescription d’IPP est recommandée : «En revanche chez des patients ayant eu une hémorragie digestive lors d’un traitement par AFD et devant le poursuivre, il est recommandé d’associer systématiquement un IPP, après avoir recherché, et traité si nécessaire, une infection par Helicobacter pylori (Grade A)
»
Une fois de plus, devant la prudence de cette institution dans l’évaluation négative des médicaments, nous ne pouvons faire autrement que la croire ! Par contre, je doute fortement que la recherche systématique d’une infection Helicobacter pylori (Grade A)
soit systématiquement effectuée suite à des saignements gastriques et avant tout traitement par IPP …
Une phrase de ce même communiqué est plus sybilline : «Les associations AFD-clopidogrel et AFD-AVK augmentent le risque digestif mais il n’y a pas de preuve de l’efficacité des IPP dans ces situations.
». Ce qui semble signifier que même en cas de double agrégation (prise concomitante d’aspirine et d’antiagrégant plaquétaire tel que Plavix) et en l’absence de saignements intestinaux, la prise d’IPP ne se justifierait pas ?
Pour conclure, dans le cas d’absence d’ulcère et de prise uniquement d’aspirine, si votre cardiologue ou médecin vous prescrit des IPP, sachez que non seulement ça vous servira strictement à rien, mais les IPP étant extrêmement dangereux sur le long terme, comme on va le voir plus loin, il engage fortement votre santé, si ce n’est votre vie !
Bi-thérapie antiagrégant et aspirine :
Les IPP sont-ils nécessaires dans ce cas ?
Je reviens sur cette phrase de l’ANSM qui stipule : «Les associations AFD-clopidogrel et AFD-AVK augmentent le risque digestif mais il n’y a pas de preuve de l’efficacité des IPP dans ces situations.
», ce qui semble signifier que même si les risques de saignement digestifs sont plus élevés en cas de prise d’aspirine et de Clopidogrel, il n’y a pas lieu de prescrire systématiquement des IPP, ce que confirme cet autre document[8] qui stipule que les IPP ne doivent pas être prescrit « pour la prévention des lésions par antiagrégant plaquettaire sans facteur de risque et sans recherche d’infection à H. pylori
» et « De nombreuses prescriptions d’IPP sont injustifiées, notamment dans la prévention des saignements digestifs au cours d’un traitement par antiagrégant ou anticoagulant sans facteur de risque
».
Il semblerait donc bien que même en cas de prise d’antiagrégant plaquétaire, la prise systématique d’IPP ne soit pas obligatoire, mais surtout que la recherche d’infection à H. pylori
doit être impérativement effectuée en cas de saignements et avant toute prescription d’IPP (je doute fortement que ce soit le cas…).
Je n’ai pas trouvé pour l’instant d’autres avis tranchés sur la question…
Polémique sur l’interaction du Clopidogrel (Plavix©) avec certains IPP :
Il a circulé un temps une polémique concernant une baisse d’efficacité du Clopidogrel (Plavix©) avec certains inhibiteurs de la pompe à proton.
Les méta-analyses les plus récentes que j’ai pu lire sont très partagées, l’une laissant entendre qu’une baisse d’efficacité serait possible mais que les résultats doivent être interprétés avec prudence, la méta-analyse comprenant des études contrôlées non randomisées, qui sont sujettes à un biais de sélection ou à des différences entre les groupes d’étude de référence[9] ; une autre que l’association Clopidogrel + IPP pourrait être associé à un risque accru d’événements cardiovasculaires indésirables majeurs[10] ; une dernière n’ayant révélé aucune preuve cohérente d’une association entre l’utilisation des IPP et un risque accru d’événements cardiovasculaires indépendants du Clopidogrel[11].
Les documents de la HAS sur ce sujet datent de 2009, n’ont jamais été réactualisés depuis[12] et reste au conditionnel.
A ce jour, on peut donc conclure que les preuves d’une quelconque interaction entre le Clopidogrel et certains inhibiteurs de la pompe à proton ne sont donc toujours pas établies avec certitudes. Ce qui ne doit pas empêcher certains prescripteur d’utiliser cette suspicion afin de prescrire le couple Rabéprazole / Ticagrelor à la place du Lansoprazole / Clopidogrel….
Soit une dépense multipliée par 5 pour une efficacité identique. Mais avec les remerciements des labos en plus…
Effets secondaires des IPP :
Les IPP accroissent considérablement la gravité des infections à la COVID-19
Les auteurs de l’étude Severe clinical outcomes of COVID-19 associated with proton pump inhibitors : a nationwide cohort study with propensity score matching[13] » ont suivi 132 316 patients âgés de plus de 18 ans qui ont été testés pour le SRAS-CoV-2 entre le 1er janvier et le 15 mai 2020. Les critères d’évaluation étaient la positivité du SRAS-CoV-2 (primaire) et les résultats cliniques sévères du COVID-19 (secondaire : unité de soins, administration de ventilation invasive ou décès).
Parmi les patients atteints de COVID-19 confirmé, l’utilisation actuelle des IPP conférait un risque 79 % plus élevé de résultats cliniques graves du COVID-19, tandis que la relation avec l’utilisation antérieure des IPP restait insignifiante. L’utilisation actuelle des IPP commençant au cours des 30 jours précédents était associée à un risque accru de 90 % de résultats cliniques graves du COVID-19.
Autres effets secondaires :
Comme tous médicaments, les IPP ne sont pas dénués d’effets secondaires. En ce qui concerne ce produit, il faut différencier les effets secondaires indésirable pouvant se produire à court terme (qui peuvent cependant être plus moins graves), avec ceux qui se produisent lors d’une utilisation de ces produits sur le long terme et qui sont, eux extrêmement graves et irréversibles !
Effets secondaire à court terme :
En ce qui concerne les effets secondaire à court terme les plus fréquents (jusqu’à 1 personne sur 10), on peut noter :
- Maux de tête
- Effets sur l’estomac ou l’intestin : diarrhée, douleurs à l’estomac, constipation, flatulence
- Nausées ou vomissements
- Polypes bénins dans l’estomac
Un peut moins fréquent (jusqu’à 1 personne sur 100) :
- Gonflement des pieds et des chevilles
- Troubles du sommeil (insomnie)
- Étourdissements, fourmillements, somnolence
- Vertiges
- Modifications des résultats des tests sanguins contrôlant le fonctionnement de votre foie
- Éruptions cutanées, urticaire et démangeaisons
- Malaise général, manque d’énergie
Bien évidemment, il existe bien d’autre effets secondaire indésirable encore moins fréquents mais hélas beaucoup plus graves annoncés dans la notice de ces produit[14]. Je vous en conseille fortement la lecture au risque d’angoisser chaque fois que vous prendrez une dose d’IPP !
Effets secondaire graves et irréversibles concernant la prise d’IPP à long terme :
La revue Prescrire, dont on connaît l’indépendance (et la prudence…), a récemment (octobre 2018) publié un article sur les danger des IPP sur le long terme[15] qui fait notamment état d’une augmentation de 25 % de la mortalité (RR) pour un suivi d’environ 350 000 patients pendant 5,7 ans… Même si ce pourcentage est relatif, il y a de quoi être fortement inquiet !
Mais ce n’est pas tout, plusieurs études ont démontré que la prise d’IPP sur le long terme provoquait des effets secondaire graves et irréversibles. Le CBIP (centre Belge d’Information Pharmacothérapeutique) en dresse une liste bien documentée[16] :
- Néphropathie: L’utilisation régulière d’IPP augmente le risque d’insuffisance rénale chronique de 30 à 50 % en comparaison avec la non-utilisation d’IPP ou l’utilisation d’antihistaminiques H2
- Démence: L’utilisation régulière d’IPP chez des personnes âgées est associée à une augmentation d’environ 40 % du risque de développer une démence, en comparaison avec la non-utilisation
- Infections gastro-intestinales: L’utilisation d’IPP augmente de 70 % le risque d’infections gastro-intestinales, entre autres à Clostridium difficile, en comparaison avec la non-utilisation
- Pneumonie: les données concernant l’utilisation d’IPP et le risque de pneumonie acquise en communauté (PAC) ne sont pas univoques : certaines études ont constaté un risque accru de PAC, d’autres non
- Ostéoporose et risque de fractures: L’utilisation régulière d’IPP augmente d’environ 30 % le risque de fractures ostéoporotiques
- Malabsorption de magnésium et de vitamine B12: des cas d’hypomagnésémie et de carence en vitamine B12 ont surtout été décrits suite à l’utilisation prolongée d’IPP
- Lupus érythémateux cutané: un traitement par IPP pourrait dans de rares cas provoquer le développement d’un lupus érythémateux cutané subaigu
NB : L’article fournissant les références des sources, je n’ai pas jugé utile de le répertorier dans cet article, au risque de le surcharger inutilement.
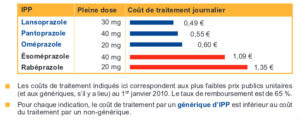
Pour être encore plus précis, voici une image extraite d’un article paru sur Médicalement Geek sur ce sujet[17] :
Plusieurs études parues depuis ont constaté une aggravation de certains effets secondaires chez les patients sous IPP :
- Augmentation relative de 144 % des cancers de l’estomac[18]
- Augmentation relative de 27 % de l’incidence de la maladie coronarienne, de 34 % des infarctus du myocarde, de 35 % de l’ insuffisance cardiaque et de 30 % des décès toutes causes confondues[19]
- Doublement des risques de maladies cardiovasculaires et d’insuffisance cardiaque[20]
Conclusion sur les IPP :
Malgré ces dangers, les IPP sont largement surprescrits sur le long terme, cette surprescription pouvant même atteindre 80% dans le cas de prescription en association avec un AINS, ceci alors qu’aucun facteur de risque justifiant l’utilisation systématique d’un IPP en association avec un AINS n’était identifié[21].
Pour couronner le tout, une étude constate même que presque 50 % des prescriptions d’IPP ont lieu hors AMM[22].
Pour les pathologies pour lesquelles les IPP sont prévues (brûlures d’estomac et reflux gastro-œsophagien), il existe un questionnaire qui permet de définir si l’utilisation d’un IPP est nécessaire ou si on peut l’éviter[23].
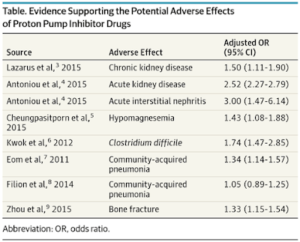
En ce qui concerne les prescriptions d’IPP suite à un traitement par AINS, je vous conseille le schéma ci-dessous extrait d’un document de l’Assurance Maladie[24] :
Quant à l’utilisation concomitante d’un IPP et d’un traitement antiplaquétaire, l’ANSM tient les recommandation suivantes[25] :
- Un antécédent d’hémorragie digestive haute est un facteur de risque majeur de récidive sous antiplaquettaire. Un patient avec un syndrome coronarien aigu et un antécédent d’hémorragie digestive haute est à haut risque CV et une bithérapie antiplaquettaire associée à un IPP présente une balance bénéfice-risque favorable
- S’il est nécessaire de poser un stent chez des patients ayant des antécédents d’hémorragie digestive, la bithérapie associée à un IPP garde également un rapport bénéfice/risque favorable
- L’âge élevé, l’association aux AVK, les corticoïdes et AINS, et la présence d’H pylori augmentent le risque d’hémorragies sous agents antiplaquettaires. La réduction du risque hémorragique par IPP chez ces patients est efficace mais peut inhiber la prévention CV par les antiplaquettaires en raison d’une interaction médicamenteuse (NB : ce dernier point est sujet à controverse, voir « Polémique sur l’interaction du Clopidogrel (Plavix©) avec certains IPP »)
- Les patients n’appartenant pas à ces groupes à risque d’hémorragie digestive ont un bénéfice faible, voire absent d’un traitement concomitant par IPP, ce qui est en faveur d’un traitement par antiplaquettaire seul
- ↑OMéDIT : LES IPP PER OS CHEZ LA PERSONNE ÂGÉE
- ↑Wikipedia : Inhibiteur de la pompe à protons
- ↑HAS (fiche BUM) : Les inhibiteurs de la pompe à protons chez l’adulte
- ↑HAS : Inhibiteurs de la pompe à protons – 4 points-clés sur les IPP
- ↑HAS : Médicaments inhibiteurs de la pompe à protons chez l’adulte : réévaluation
- ↑Afssaps : LES ANTISECRETOIRES GASTRIQUES CHEZ L’ADULTE
- ↑HAS : COMMISSION DE LA TRANSPARENCE
- ↑OMéDIT : LES IPP PER OS CHEZ LA PERSONNE ÂGÉE
- ↑NCBI : Influence of proton pump inhibitors on clinical outcomes in coronary heart disease patients receiving aspirin and clopidogrel – A meta-analysis
- ↑NCBI : Clopidogrel-Proton Pump Inhibitor Drug-Drug Interaction and Risk of Adverse Clinical Outcomes Among PCI-Treated ACS Patients: A Meta-Analysis
- ↑NCBI : Systematic review with meta-analysis: risk of adverse cardiovascular events with proton pump inhibitors independent of clopidogrel.
- ↑HAS : Interaction entre clopidogrel et les inhibiteurs de la pompe à protons (IPP) – Lettre aux professionnels de santé
- ↑BMJ : Severe clinical outcomes of COVID-19 associated with proton pump inhibitors: a nationwide cohort study with propensity score matching
- ↑Base de données publique des médicaments : Notice Oméprazole
- ↑Prescrire : Inhibiteurs de la pompe à protons (Mopral° ou autre) : éviter leur utilisation à long terme
- ↑CPIB – BFCI : Effets indésirables des inhibiteurs de la pompe à protons (IPP): publications récentes et situation actuelle
- ↑Médicalement Geek : Dragi Webdo n°80: effets secondaires des IPP (insuffisance rénale)
- ↑BMJ : Long-term proton pump inhibitors and risk of gastric cancer development after treatment for Helicobacter pylori: a population-based study
- ↑JCEM : Proton Pump Inhibitor Use and Risks of Cardiovascular Disease and Mortality in Patients With Type 2 Diabetes
- ↑BMJ : Association of Proton Pump Inhibitors With Higher Risk of Cardiovascular Disease and Heart Failure
- ↑ANSM : Près de 16 millions de personnes ont eu une prescription d’inhibiteurs de la pompe à protons (IPP) en 2015 en France – Point d’Information
- ↑BMJ : Prescription des inhibiteurs de la pompe à protons chez les patients âgés ambulatoires : adéquation aux recommandations
- ↑Choisir avec soin : L’emploi approprié des inhibiteurs de la pompe à protons (IPP) pour traiter les brûlures d’estomac et le reflux gastro-œsophagien
- ↑Assurance Maladie : Prévention des lésions gastro-duodénales induites par les anti-inflammatoires non stéroïdiens (AINS)
- ↑ANSM : Bon usage des agents antiplaquettaires
Dernière modification : 2023-01-16